Body-Gateway-Plattform
Der Patient im Netz (1)
Dass die Gesundheitskosten in den letzten Jahren unablässig steigen, ruft weltweit immer mehr Besorgnis hervor. Entscheidenden Anteil an dieser Entwicklung hat die Tatsache, dass das Durchschnitts-alter der Bevölkerung in den meisten entwickelten Ländern zunimmt, denn Prävention und neue medizinische Methoden verhelfen den Menschen zu einem längeren Leben. Telehealth-Verfahren sind vielversprechende Ansätze, um die Kosten in den Griff zu bekommen. Im Folgenden werden die Grundlagen dargestellt, die nächste MEDIZIN+elektronik zeigt konkrete Anwendungen auf.
Die Zahl der Menschen mit chronischen Erkrankungen wie etwa Herzrhythmus-störungen, Bluthochdruck oder Diabetes, die einer regelmäßigen Überwachung und/oder Therapie bedürfen, wird immer größer. Die Folge ist, dass die entwickelten Länder derzeit zwischen 10 und 15 Prozent ihres Bruttoinlandsprodukts für die Gesundheitsvorsorge ausgeben - mit steigender Tendenz. Aus diesen Gründen hat die Senkung der Gesundheitskosten einen hohen Stellenwert.
Healthcare-Verfahren können in diesem Szenario eine entscheidende Rolle spielen. Einer der wichtigsten Ansätze sieht vor, die Verweildauer der Menschen in den Krankenhäusern zu verringern. Zu diesem Zweck suchen die Anbieter von Gesundheitsdienstleistungen nach effektiven Möglichkeiten, Patienten aus der Ferne zu überwachen und nur dann in ein Krankenhaus einzuweisen, wenn es wirklich nicht anders geht.
Um dieses Ziel zu erreichen, müssen die Anbieter elektronischer Lösungen Geräte anbieten, die dem Arzt gewisse Aufgaben abnehmen können. Ärzte nutzen bei der Untersuchung eines Patienten ihre Sinne. Sie sehen den Patienten, hören und tasten ihn ab, und auch der Patient selbst kann darüber berichten, was ihm seine eigenen Sinne mitteilen - zum Beispiel dass ihm schwindlig ist. Am Beginn der Entwicklung von Fernüberwachungslösungen sollte also die Überlegung stehen, wie sich diese menschlichen Sinne durch elektronische Sensoren ersetzen lassen, die gleichermaßen präzise und kosteneffektiv sind.
Die Sinne der Systeme
Der Halbleitertechnologie kann in dieser Hinsicht durchaus die Fähigkeit zum Sehen und Hören bescheinigt werden. Zum Beispiel können CMOS-Bildaufnehmer und SPADs (Single Photon Avalanche Diodes) komplette Bilder aufnehmen oder geringste Lichtmengen detektieren, und empfindliche Verstärker lassen sich mit konventionellen Mikrofonen oder MEMS-Mikrofonen (Micro-Electro-Mechanical System) neuester Bauart kombinieren.
Durch Berührung lassen sich viele Arten von Informationen erfassen, zum Beispiel warm oder kalt sowie hart oder weich. Temperatur- und Drucksensoren aus Silizium kommen hier in Frage. Der Gleichgewichtssinn (bezogen auf Bewegungen und die Schwerkraft) lässt sich mithilfe der MEMS-Technik in Form von 2D- und 3D-Beschleunigungsaufnehmern und Gyroskopen nachbilden.
Ärzte, die einen Patienten untersuchen, greifen auf ihre Erfahrung zurück, um die Konsequenzen ihrer Beobachtungen zu beurteilen. Nur selten nämlich kann ein Parameter allein (wie etwa die Pulsfrequenz) genügend Informationen liefern. Das elektronische Äquivalent hierzu wäre ein Mikrocomputer, der die Signale einer Vielzahl von Sensoren erfasst und einen bestimmten Algorithmus ausführt, um aus den verschiedenen physiologischen Parametern auf den Zustand des Patienten zu schließen. Die hierfür nötige Mikrocontroller-Technologie existiert bereits.
Die Herausforderung liegt dagegen eher in der Entwicklung von Softwarealgorithmen, die analog zum ärztlichen Fachwissen die Fähigkeit besitzen, die Bedeutung verschiedener Wertekombinationen zu ermessen. Aus den angeführten Gründen bietet es sich im medizinischen Bereich an, auf die Entwicklung eines Überwachungssystems hinzuarbeiten, das der Patient am Körper trägt und neben den erforderlichen Sensoren auch einen Mikrocontroller sowie Kommunikationssysteme enthält. Letzteren kommt die Aufgabe zu, die Patientendaten an die jeweils zuständige Stelle zu übermitteln.
Das komplette System lässt sich in Form eines winzigen Moduls realisieren, das beispielsweise mit einem Pflaster an der Brust des Patienten befestigt werden kann. Dieses Fernüberwachungskonzept und die daraus resultierende Möglichkeit zur Entwicklung von Diensten, welche die Patientendaten erfassen, analysieren und entsprechend reagieren, wäre besonders für ältere Menschen, Bewohner von Pflegeheimen und andere Personen vorteilhaft, die einer Beobachtung oder Überwachung bedürfen.
Die entscheidenden Faktoren, die heute zu den steigenden Krankenhauskosten beitragen, haben mit der Behandlung und Nachsorge von Herzproblemen zu tun. Könnten diese Aufwendungen durch eine effektive Patientenüberwachung außerhalb der Krankenhäuser auch nur teilweise gesenkt werden, ließen sich Einsparungen in Millionen- oder gar Milliardenhöhe erzielen.
Standards und Interoperabilität
In den zurückliegenden zehn Jahren erhielt die Entwicklung von Lösungen im eHealth-Bereich erhebliche Impulse. Unter anderem gab es Studien, Prototyp-Entwicklungen und Erprobungen zahlreicher Lö-sungen für die Fernüberwachung von Patienten. Es wurden allerlei Plattformen und Geräte entwickelt, um bestimmte Gruppen von Patienten mit Lösungen ausstatten zu können, die Vitalzeichen und physiologische Parameter überwachen können und damit den Weg zur Entwicklung von Telemedizin-Diensten ebnen, die den Patienten letztendlich bessere Hilfestellung und mehr Lebensqualität bieten.
Was bisher probeweise realisiert wurde, folgt aus kaufmännischer und vertrieblicher Sicht einem der beiden folgenden Konzepte:
- Vertikale Integration - hier richten die Krankenhäuser und Kliniken für diese Dienstleistungen eigene Fachgruppen ein, die sich speziell der Auswahl und Integration von Hard- und Softwarelösungen widmen, um diese für ausgewählte Patienten der jeweiligen Einrichtung verfügbar zu machen.
- Lösung für den Einzelhandel - hier entwickeln die Gerätehersteller Lösungen, die der Patient erwerben und anwenden kann und als Auto-Monitoring-Lösung dienen. Diese Konzepte mögen für den Patienten und die Krankenhäuser vorteilhaft sein. Sie eignen sich jedoch nicht für die Entwicklung universeller Lösungen, in denen Konzepte der besten Anbieter eines bestimmten Produkt- oder Servicebereichs zu Multi-Service- und Multi-Plattform-Lösungen gebündelt sind.
Aus diesen Gründen haben sich die wichtigen Akteure auf dem Hard- und Softwaremarkt in Abstimmung mit den Medizintechnik-Herstellern und als deren Partner für die Definition von Protokollen und Datenstrukturen eingesetzt. Hiermit soll ein Gerüst für die Interoperabilität von Geräten und Plattformen geschaffen werden, um die Realisierung und den Einsatz von eHealth-Produkten und -Dienstleistungen voranzubringen. Adressaten sind unterschiedlichste Szenarien - vom Umgang mit chronischen Erkrankungen über die Unterstützung älterer Menschen bis hin zum Fitness- und Lifestyle-Bereich. Ein Beispiel für solche Initiativen ist die »Continua Health Alliance«.
Plattform für Fernüberwachung
Abseits seiner Standardprodukt-Roadmap entwickelt STMicroelectronics spezielle »fertige« Produkte und Lösungen für die Medizintechnik, basierend unter anderem auf Sensoren, Mikroprozessoren, Power-Management-Komponenten und anderem. Die »Advanced System Architecture Group« von ST arbeitet an einer Plattform speziell für Fernüberwachungslösungen.
Ziel ist eine Systemlösung, die Funktionen für Sensorik, Verarbeitung und drahtlose Kommunikation in sich vereint. In ihren Abmessungen, ihrem Stromverbrauch und ihrer Benutzerfreundlichkeit ist diese Lösung außerdem so optimiert, dass sie sich problemlos in am Körper tragbare Lösungen integrieren lässt. Maximaler Komfort für die Patienten und größtmögliche Qualität der Messungen sind das Resultat.
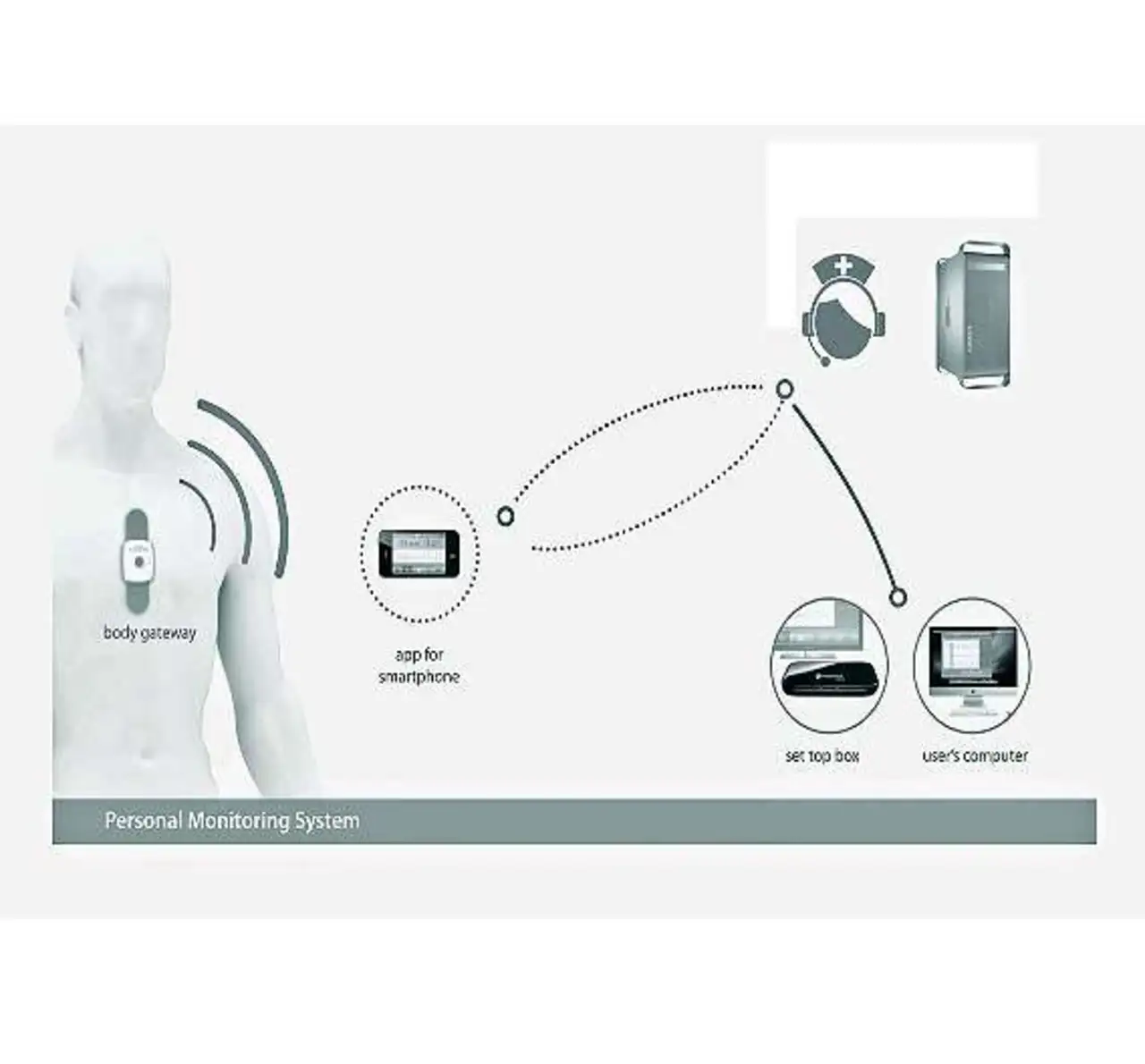
Die erste spezielle Fernüberwachungslösung, an deren Entwicklung ST arbeitet, basiert auf einem Body-Area-Network (BAN). Die zu überwachenden Parameter werden hierbei durch On-Body- oder Off-Body-Sensoren abgefragt und an eine Zentraleinheit, das sogenannte Body-Gateway übermittelt. Per Mobil-telefon kann sich das Body-Gateway mit dem Internet verbinden. Die Datenübertragung zwischen den Sensoren und dem Gateway sowie zwischen Gateway und Mobiltelefon erfolgt per Bluetooth (Bild 1).
Angestrebt ist eine miniaturisierte, optimierte Lösung, die - in ein Pflaster integriert - an der Brust des Patienten befestigt werden kann. Auf diese Weise lässt sich die Plattform einerseits vollkommen unauffällig tragen, während sie andererseits für die Mediziner höchst effektiv ist, da die kritischen Daten an der bestmöglichen Stelle abgeleitet werden können. Um hinsichtlich der Hardware die Forderungen nach sehr geringem Stromverbrauch und kleinen Abmessungen zu erfüllen, werden als Basis für die zu entwickelnde Plattform passende Produkte des Herstellers gewählt. Dies sind beispielsweise:
- Stromsparende Flash-Mikrocontroller der »STM32«-Familie. Diese basieren auf einem ARM-»Cortex«-Core, dienen als Schnittstelle zu den Sensoren und steuern das gesamte System.
- Bluetooth-Module mit HF- und Basisbandschaltungen, Software und eingebauter Antenne für die Kommunikation.
- Spezielle Signalaufbereitungsschaltungen zur Aufzeichnung von EKG-Daten (Elektrokardiogramm) und zur Weiterleitung digitaler Informationen an den Mikrocontroller.
- Bioimpedanz-Signalaufbereitungsschaltungen zur Aufzeichnung von Bioimpedanz-Daten und zur Übergabe präziser digitaler Daten an den Mikrocontroller.
- Ein 3D-Beschleunigungssensor auf MEMS-Basis zur Erkennung von Bewegungen und zur Auswertung des Aktivitätslevels eines Patienten.
Hinsichtlich der Software birgt die Plattform die Herausforderung, Sig-nalfusions- und Korrelationsverfahren einzubinden. Diese können den Medizinern aufgewertete Informationen zur Verfügung stellen und damit die Qualität der Diagnose verbessern. Zum Beispiel können EKG-Daten das Verhalten eines Herzens wesentlich aussagefähiger wiedergeben, wenn sie von Informationen über Bewegungen des Körpers begleitet werden.
Hilfreich ist es auch, wenn man weiß, ob eine beschleunigte Atmung mit einer körperlichen Übung zusammenhängt oder in Ruhe auftritt. Um diesen Anforderungen zu entsprechen, zielen die Aktivitäten von ST auf die Entwicklung eines fortschrittlichen Signalverarbeitungsmoduls. Grundlage hierfür ist die Erkenntnis, dass das Zusammenführen mehrerer physiologischer Signale eine wesentlich präzisere und fehlerresistente Messung von Parametern gestattet.
Verschiedene Sensortypen
Wie bereits erwähnt, verfügt das System über zwei Arten von Sensoren. Die eine Art dient zum Erfassen von Spannungen für das EKG und für die Bioimpedanz-Erfassung, während die andere mit einem 3-Achsen-Beschleunigungsaufnehmer Bewegungen erfasst. Die Signale werden zunächst jedes für sich aufbereitet, um die signifikanten Parameter zu extrahieren. Anschließend werden die Signale und Parameter gemeinsam weiterverarbeitet, um die Qualität und Zuverlässigkeit der Daten zu verbessern.
Die Aufzeichnung der Herzströme erfolgt durch das Verstärken der Differenzen von Spannungen an Elek-troden, die in jeweils 8 cm bis 10 cm Abstand an der Brust des Patienten platziert werden. Die Elektronik entfernt die Gleichtaktspannung und unterzieht das Signal einer Bandpassfilterung (die Untergrenze des interessierenden Bereichs liegt bei 0,05 Hz bis 2 Hz, die Obergrenze bei 100 Hz).
Die Abtastung erfolgt mit einer Rate von 128 Hz oder 256 Hz, und die Quantisierung wird mit einer Auflösung von 12 Bit vorgenommen. Bewegungen registriert ein 3-Achsen-Beschleunigungssensor mit einer Rate von 50 Hz und 12 Bit Auflösung. Ein proprietärer, eigens für an der Brust platzierte Beschleunigungsaufnehmer ausgelegter Algorithmus wertet die Daten aus und erkennt daraus das Maß an körperlicher Aktivität.
Die Bioimpedanz wird mit denselben Elektroden detektiert, die auch für die EKG-Aufzeichnung verwendet werden. Zur Messung wird ein Gleich- oder Wechselstrom in den Körper eingeleitet und der resultierende Spannungsabfall gemessen, um nach dem ohmschen Gesetz den Widerstand zu bestimmen. Beim Umschalten zwischen EKG-Aufzeichnung und Bioimpedanz-Messung sollten einige Sekunden vergehen, damit etwaige Störtransienten in den analogen Filtern abklingen können.
Im Rahmen der Forschungsarbeiten nimmt man auch weitere Sensoren unter die Lupe, die derzeit noch kein Bestandteil der Body-Gateway-Plattform sind, aber in einer zweiten Phase hinzukommen sollen, etwa ein Mikrofon zur Aufzeichnung von Herzgeräuschen (Phonokardigramm) und Atemgeräuschen oder eine CMOS-Photodiode zur Erfassung des von subkutanem Gewebe reflektierten Lichts. LEDs emittieren hierzu Licht im Rot- und Infrarot-bereich. Das auf diese Weise erfasste Signal wird zum Abschätzen der Sauerstoffsättigung (Photoplethysmogramm) verwendet.
Unabhängige Signalaufbereitung
Die auf dem Mikrocontroller laufende Software ist dafür ausgelegt, die von den einzelnen Sensoren ankommenden Signale zu filtern. Zur ersten Phase dieses Verarbeitungsablaufs gehört deshalb eine eigenständige Filterkette für jedes Sensorsignal. Bei dieser Aufbereitung geht es darum, Rauschen und etwaige Detektierungsartefakte zu entfernen.
Störungen außerhalb des Frequenzbereichs entfernt eine Bandpassfilterung, um die so aufbereiteten Signale anschließend zum Abschätzen von wichtigen Parametern (Herz- und Atemfrequenz, usw.) zu verwenden. Artefakte (etwa durch Bewegung verursachte falsche Signale) und anormale Zustände (unterbrochene Elektrodenverbindung) werden ebenfalls detektiert. Sollte ein solcher Fehler auftreten, bleiben die physiologischen Parameter in der Plattform, damit der Zustand eines Patienten keinesfalls auf der Basis unzuverlässiger Daten beurteilt wird.
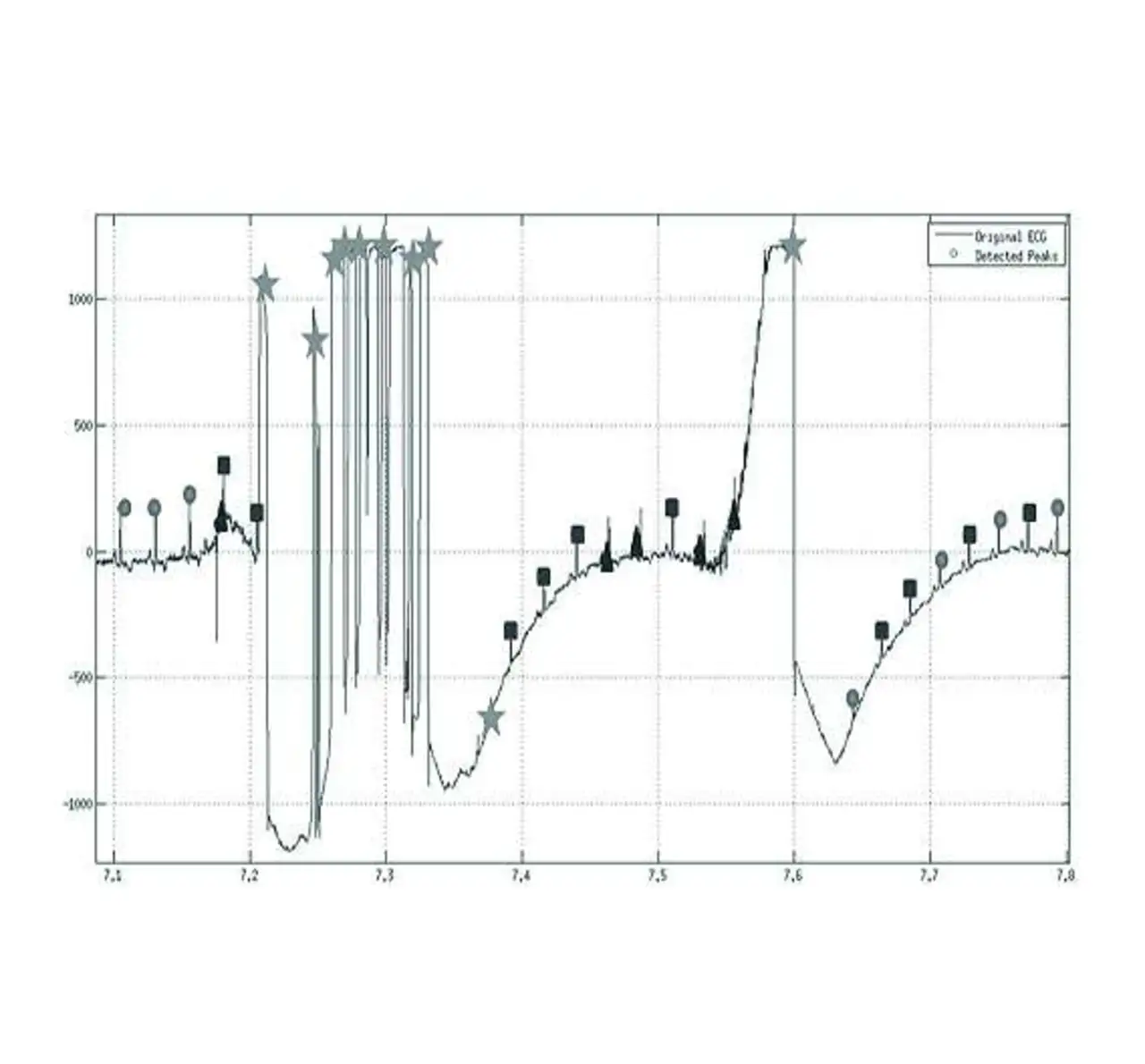
Bei der Parameterextraktion kann es zu falsch negativen Resultaten (ein vorhandenes Muster wird nicht erkannt) und falsch positiven Resultaten (Erkennung eines in Wirklichkeit nicht vorhandenen Musters) kommen. Wird die Empfindlichkeit hoch eingestellt, sorgt dies zwar für eine korrekte Erkennung aller im Signal vorhandenen Muster, jedoch erhöht sich auch die Häufigkeit falsch positiver Reaktionen.
In biomedizinischen Applikationen zieht man eine hohe Genauigkeit vor, um sich bei der Erkennung eines Musters sicher sein zu können, dass dieses tatsächlich im Signal vorhanden ist. Leider kommt es hierdurch zwangsläufig häufiger vor, dass vorhandene Muster nicht erkannt werden. Für die EKG-Signalaufbereitung wurden zwei verschiedene Verarbeitungsketten implementiert und evaluiert. Bei der ersten handelt es sich um die Hamilton-Tompkins-Kette, die ein bekannter, allgemein verfügbarer Algorithmus zur Herzfrequenz-Abschätzung (OSEA) verwendet. Diese Kette besteht aus den folgenden Abschnitten:
- einem Tiefpassfilter mit einer Grenzfrequenz von 16 Hz zum Ausfiltern von hochfrequentem Rauschen (muskelbedingtes Rauschen) und Störungen durch die 50 Hz beziehungsweise 60 Hz betragende Netzfrequenz,
- einem Hochpassfilter mit 8 Hz Grenzfrequenz, um ein etwaiges Wandern der Nulllinie auszufiltern,
- einem Block zum Berechnen der ersten Ableitung (da die herzschlagbedingten Signalspitzen meist erhebliche Steigungen aufweisen),
- einem 80-ms-Moving-Average-Filter zum Hervorheben der Signalspitzen sowie einer adaptiven Grenzwert-Erkennungslogik.
Grundlage der zweiten Kette ist der Pan-Tompkins-Algorithmus (Bild 2), auf den die Wahl bei der Implementierung des Body-Gateway-Prototyps fiel. Die Filterkette ist weitgehend identisch.
Die Steigung wird jedoch quadriert und nicht als Absolutwert verwendet. Der gleitende Durchschnittswert errechnet sich außerdem in einem Zeitfenster von 150 ms anstelle von 80 ms. Trotz des höheren Rechenaufwands sorgt dies für eine effektivere Erkennung von Signalspitzen, auch wenn diese nur eine geringe Amplitude haben.
Die Versuchsergebnisse und Beispiele für die praktische Umsetzung finden Sie in der nächsten Ausgabe der MEDIZIN+elektronik.
Über die Autoren:
Akikatsu Kamiya ist Director und Mariateresa Gatti ist Director of Research and Innovation in der Advanced System Technology Organziation, beide bei STMicroelectronics.