Elektronisches Retina-Implantat
Silizium macht Blinde sehend
Fortsetzung des Artikels von Teil 1
Interview mit Dr. Walter G. Wrobel, Vorstandsvorsitzender der Retina Implant AG

Elektronik: Seit drei Jahren gibt es nun die Retina Implant AG, womit die vorlaufenden Forschungsarbeiten der verschiedensten beteiligten Institute nun eine gemeinsame Rechtsform erhalten haben. Was ist ihre Aufgabe?
Dr. Walter G. Wrobel: Die Entwicklungsarbeiten am Retina-Implantat waren ein vom Bundesministerium für Forschung und Technologie gefördertes Forschungsprojekt mit gleichberechtigten Partnern. Die Retina Implant AG wurde damals von den führenden Wissenschaftlern des Projekts gegründet. „Business Angels“ haben dann in das Unternehmen investiert, um nun professionell ein marktfähiges Produkt zu erhalten. Wir haben das Ziel, bis 2008 den Punkt der Gewinn-Erwirtschaftung („Break Even“) zu erreichen.
Lassen Sie uns auf die Technik des Implantats eingehen. Der Stimulationschip des Implantats ist ja verhältnismäßig klein. Wie wurde die notwendige Größe ermittelt? Ist das exakt die Größe des „gelben Flecks“? Was begrenzt letztlich die Funktion des Stimulationschips?
Wrobel: Der Chip hat keine direkte Relation zum „gelben Fleck“ und steht auch in keiner Verbindung dazu, da dort die Nervendichte zu gering ist: Er wird neben dem gelben Fleck implantiert. Die notwendige Größe des Chips wird durch die Frage bestimmt: Was braucht der erblindete Patient am dringendsten? Wir haben uns zum Ziel gesetzt, dass er eine Orientierung in seinem Umfeld wiedergewinnen soll und dass er im Idealfall Gesichter erkennen sollte. Was man dafür braucht, ist ein Gesichtsfeld von 10° bis 12° Öffnung. Die 37 x 37 Pixel, die wir auf dem Chip-Implantat anbieten, decken ein solches Gesichtsfeld ab. Untersuchungen haben gezeigt, dass die Auflösung begrenzt wird durch räumliche Stromverteilung. Die 70 x 70 µm2 Fläche pro Pixel, die wir anbieten, sind nach heutigen Erkenntnissen hinreichend, um ein 10-prozentiges Sehvermögen wieder herstellen zu können.
Wie ist der Chip aufgebaut, wie wird er im Auge mit elektrischer Energie versorgt?
Wrobel: Es handelt sich um einen am Institut für Mikroelektronik in Stuttgart entwickelten „smarten“ CMOS-Chip in 0,8-µm-Techno-logie. Jedem Pixel ist ein Operationsverstärker mit logarithmischer Kennlinie zugeordnet. Vom Chip aus führt um den Augapfel herum eine dünne Leiterbahnfolie hinter das Ohr, wo sich eine Induktionsspule befindet. Sie nimmt von außen eine geringe Hochfrequenzspannung mit 13 MHz auf, die dann für die Stromversorgung des Chips gewandelt wird. Die zugehörige äußere Stromversorgung ist batteriebetrieben und wird am Körper getragen: Die Batterien sollten ausreichen, um bis zu 100 Stunden Betriebsdauer sicherzustellen.
Elektrischer Strom erzeugt Wärme: Wie wirkt sich dies auf das Auge aus?
Wrobel: Wir benötigen für den Betrieb des CMOS-Chips nur zwischen 2 und 5 mW Energiezufuhr: Das ist einer der großen Vorteile unseres Entwicklungsansatzes, dass wir mit so wenig Energie auskommen. Diese wenigen Milliwatt führen zu einer Erwärmung zwischen 0,5 und 1 °C im Auge und das kann vernachlässigt werden.
Sie verarbeiten einfallende Helligkeitssignale nach differenziellem Vergleich mit der mittleren Helligkeit, um damit die Nervenzellen anzusteuern. Was aber, wenn die Helligkeit wie in der Dämmerung zurückgeht und die Operationsverstärker das nicht mehr ausgleichen können? Und wie wirkt sich das auf die subjektive Bildauflösung aus?
Wrobel: Wir geben dem Patienten die Möglichkeit, eine mittlere Helligkeit nach seinem eigenen Empfinden selbst vorzugeben, verlassen uns also nicht nur auf die automatische Regelung. Bei unterschiedlichen Stimulationsintensitäten „sieht“ der Patient auch mal die Einzelpixel und dann wieder nicht: Grundsätzlich gilt: Die Pixelauflösung nimmt mit zunehmender Lichtintensität ab und das Bild wird homogener.
Erste Implantate beim Menschen sind jetzt vorgenommen worden, nachdem zuvor an Tierversuchen grundlegende Erfahrungen auch mit der Operationstechnik erworben wurden. Wie viel Implantierungen wurden bisher vorgenommen? Wie viele stehen derzeit noch an?
Wrobel: Wir haben derzeit zwei Implantationen vorgenommen. Bei einem Patienten wurde das Implantat später wieder entfernt, der zweite Patient hat es auf eigenen Wunsch behalten und wird von der Augenklinik Tübingen regelmäßig überwacht. Zur Operationstechnik ist zu sagen, dass sie im Prinzip ein Standard für die Retina-Chirurgie ist, nur eben länger dauert – so etwa fünf bis sechs Stunden, da ja zusätzlich noch die Verlegung des Leitbahnkabels unter die Haut vorgenommen werden muss. Wir haben uns bei den ersten beiden Patienten darauf fokussiert, die Reproduzierbarkeit der Ergebnisse zu verifizieren: Daher haben hier Versuche mit der aktiven Stimulation von Lichtmustern im Vordergrund gestanden. Der eigentliche „visuelle Chip“ soll nun bei den folgenden Implantationen im Vordergrund stehen. Dafür haben wir weitere sechs Probanden auf der Liste. Das Interesse seitens weiterer möglicher Patienten ist groß, wie ständige Anfragen zeigen. Bei Retina-Implantaten ist der Leidensdruck der Patienten höher als bei Cochlea-Implantaten: Blindheit wird viel gravierender empfunden als Taubheit.
Kann man einige vorläufige Ergebnisse ziehen? Wo ist man hinter den Erwartungen noch zurückgeblieben, was hat sich besser als erhofft entwickelt? Und kann man etwas über die Kosten des Implantats und der Implantierung sagen?
Wrobel: Die bisher vorgenommenen Stimulationsversuche haben bestätigt, was wir erhofft und erwartet haben. Die Stimulationsmuster wurden von den beiden Patienten sicher erkannt. Wir hoffen, dass der Übergang auf die Bilderzeugung des eigentlichen Chips bei den folgenden Implantaten ähnlich erfolgreich ist. Dass es beim Vortasten in Neuland immer wieder unerwartete Ergebnisse im Detail gibt, dürfte nicht überraschen. Ausgesprochen positiv hat sich zum Beispiel die Führung des Versorgungsbändchens durch die Augenhöhle erwiesen: Hier gab es keine Probleme, das Auge war nicht gerötet (wie ursprünglich befürchtet) und es stört den Patienten auch nicht.
Was die Kosten angeht, so werden sich diese in der Größenordnung eines Chochlea-Implantats bewegen. Dies kostet heute etwa 25 000 Euro. Die eigentliche Operation schlägt dann noch mal mit rund 6500 Euro zu Buche (nach einer vorläufigen Kalkulation der Augenklinik der Universität Tübingen). Wenn Sie bedenken, dass ein ausgebildeter Blindenhund ebenfalls in dieser Größenordnung liegt, dann können wir mit dem Implantat etwas bieten, was das Lebensgefühl zu einem Teil wieder herstellen kann: Sehen nämlich.
Jobangebote+ passend zum Thema
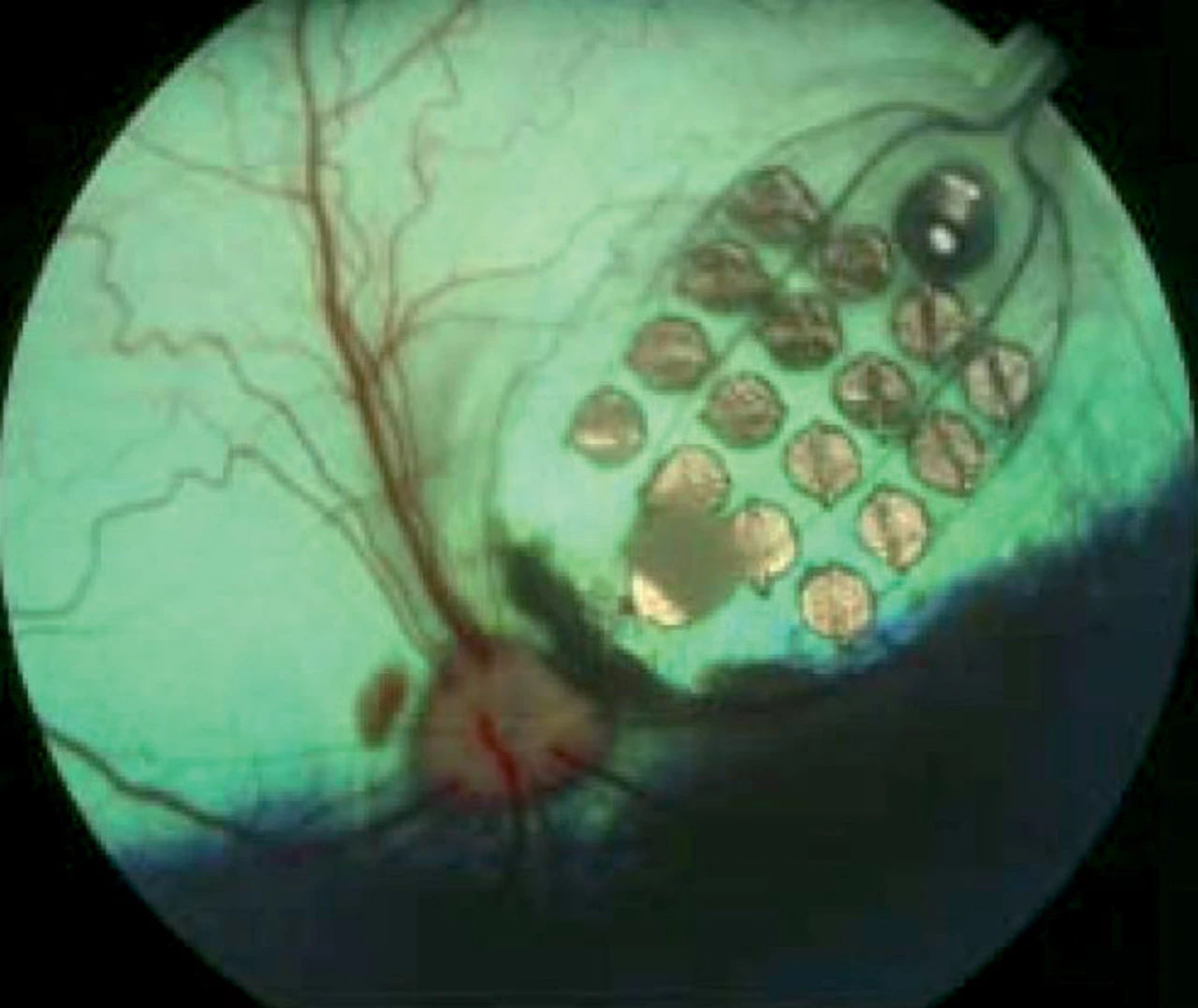
Vor allem in den USA wird an dem Thema gearbeitet: an der University of Illinois, am Doheny Eye Institute der University of Southern California, an der North Carolina State University. In North Carolina wurde 2002 ein „Multiple Artificial Retina Chipset“ (MARC) realisiert (Bild 4) mit einem Array von 32 x 32 Pixel. Gibt es grundlegende Unterschiede im Ansatz? Lassen sich Vergleichsergebnisse berichten?
Wrobel: Der von Ihnen zitierte MARC-Chip arbeitet mit einem epiretinalen Ansatz: Er wird im Augeninneren an der Oberfläche der Netzhaut angelegt. Das Problem dabei ist die andere Art der Stimulierung, die zu unerwünschten Verzerrungen führt: Statt Punkten sieht der Patient oft abweichende Strukturen wie Vielecke, Kreise oder Sterne. Das wechselt auch von Pixel zu Pixel und man weiß vorher nicht, was für ein Eindruck entsteht. Gravierender noch ist der äußere Unterschied: Der Patient braucht am Kopf eine eigene kopfgesteuerte Mini-Kamera, da eine Augenbewegung für die Umfeldwahrnehmung nicht möglich ist.
Die Stromversorgung von außen ruft geradezu nach neuen Überlegungen, wie man die Energieversorgung des Implantats verbessern kann. Die Sandia National Laboratories in Albuquerque (New Mexico) bauen derzeit mit Millionenaufwand ein institutsübergreifendes Team auf, das eine „Biobatterie“ entwickeln soll: Dieser Baustein soll mit natürlichem und synthetischem Ionentransport arbeiten. Proteine sollen die Ionenbewegungen über die Membranen jeder einzelnen lebenden Zelle steuern. Geben Sie solchen Überlegungen in der nächsten Zeit eine Chance?
Wrobel: Langfristig ganz sicher, kurzfristig hat das keinen Einfluss. Derzeit ist die Stromversorgung des Implantats für uns nicht das große Problem, weil wir eine für den Patienten verträgliche Lösung gefunden haben.
Was ist heute mit einem Retina-Implantat erreichbar?
Wrobel: Zusammenfassend kann man folgern: Der derzeit im günstigsten Fall erreichbare Sehwinkel könnte etwa 0,25 Grad pro Pixel betragen. Das entspricht etwa der visuell wahrgenommenen Dicke eines Bleistifts bei ausgestrecktem Arm. Das gesamte erreichbare Gesichtsfeld wird durch biologische und technische Grenzen limitiert: Es dürfte sich etwa um die 12 Grad herum bewegen. Dies sollte ausreichen, um sich in einem Raum zu orientieren.
Ein Ziel ist es, das Erkennen von Gesichtern in vertrauter Umgebung zu ermöglichen und – mit zusätzlichen Sehhilfen wie starken Lupen – auch Buchstaben zu lesen. Bei der externen Stromversorgung kommt man heute je nach Netzgerät auf bis zu 100 Stunden Betriebsdauer mit einem Batteriesatz. Das liegt in der Größenordnung wie bei Cochlea-Implantaten. Standard- Hörgeräte hingegen weisen eine nutzbare Batterielaufzeit von etwa zehn Tagen auf.
Das Interesse an Retina-Implantaten ist riesig: Nach Marktuntersuchungen dürfte im Jahr 2012 bereits ein Volumen von 1 Mrd. Dollar überschritten werden – und dabei Millionen von Patienten neue Hoffnung geben und bessere Lebensbedingungen ermöglichen.
- Silizium macht Blinde sehend
- Interview mit Dr. Walter G. Wrobel, Vorstandsvorsitzender der Retina Implant AG
- Literatur und Autor